Les systèmes d’information hospitaliers se transforment sous l’effet de contraintes réglementaires, budgétaires et métiers. Quatre modèles sont mis en œuvre et se combinent autour de la rationalisation, l’optimisation, la modernisation et l’innovation. Témoignages aux Hôpitaux civils de Colmar et à l’Hôpital européen Georges-Pompidou.
«Le développement et la modernisation des systèmes d’information de santé sont devenus un enjeu majeur de la politique d’amélioration de l’organisation des soins. » : c’est l’un des messages clés du Programme Hôpital Numérique, lancé en 2010 et dont un nouveau document de synthèse a été publié en avril 2013 (*). Le système d’information joue déjà un rôle important dans le système de santé, et il est amené à se développer alors que les hôpitaux cherchent à améliorer la gestion et le suivi des soins, la protection et la fiabilité des données médicales, à faciliter le travail du personnel soignant ou à proposer des services innovants aux patients.
Comme les entreprises, les hôpitaux doivent dans le même temps assurer les opérations de gestion courante, le suivi des achats, la planification des projets ou la maintenance des équipements, tout en optimisant leurs coûts. Les DSI et responsables informatiques du secteur doivent mener de front l’informatisation des métiers de la santé et les missions classiques liées aux systèmes d’information, dans un secteur très encadré au niveau légal et financier.
Best Practices a souhaité se pencher sur leurs projets à travers une enquête effectuée sur 2010-2013. Pour celle-ci, nous avons examiné 61 projets réalisés par des établissements de santé français, publics et privés, au cours de cette période. Les projets ont été identifiés en se basant sur des informations rendues publiques. Cet exercice a évidemment des limites : ainsi, par exemple, les projets open source ou très axés sur un métier sont difficiles à identifier avec cette approche, de même que les projets menés avec des fournisseurs qui ne communiquent pas sur le sujet. Néanmoins, cette vision, même partielle, peut fournir des éléments de réponse pertinents sur l’évolution des systèmes d’information hospitaliers.
Depuis dix ans, l’informatisation du domaine de la santé est présentée comme un levier majeur, tant pour l’amélioration des soins que pour la réduction des coûts. Pour cette raison, de multiples lois du secteur abordent les enjeux numériques.
Gestion des données, sécurité, mobilité au cœur des enjeux
Les enjeux liés à ces obligations réglementaires concernent principalement la collecte et la conservation des données, ainsi que leur protection. Les établissements de soins voient également les exigences se renforcer sur la traçabilité des médicaments et des soins, ainsi que sur la sécurité. À cela s’ajoutent d’autres problématiques liées à l’évolution des usages. Les outils de mobilité ouvrent ainsi de nouvelles possibilités, tant pour le personnel soignant que pour les patients, notamment dans le domaine de la télémédecine, même si les patients restent néanmoins attachés à la relation directe avec le personnel soignant.
Les pratiques de partage et d’accès facilité à l’information introduites avec les réseaux sociaux et autres outils du Web 2.0 incitent également les patients à s’impliquer de manière plus active dans leur santé. Dans la lignée du « Quantified Self », de nouveaux outils font par exemple leur apparition, permettant aux individus de suivre eux-mêmes différents paramètres liés à leur santé sur une base quotidienne. Ces applications laissent entrevoir de nouvelles possibilités pour le suivi des maladies chroniques et des affections de longue durée, domaines dans lesquels les hôpitaux peuvent, voire doivent être force de proposition.
En examinant les différents cas recensés, les projets peuvent se répartir en quatre grandes catégories :
- Les projets d’infrastructure : stockage de données, réseau, sécurité, gestion des équipements informatiques…
- Les projets portant sur la gestion de l’hôpital : achats, gestion de documents, gestion de la maintenance, gestion de projets, décisionnel…
- Les projets portant sur les métiers de l’hôpital, notamment la production de soins, le dossier médical personnel électronique, l’organisation des interventions du personnel soignant…
- La mise en place de services innovants destinés aux patients ou au personnel soignant, notamment autour des technologies mobiles.
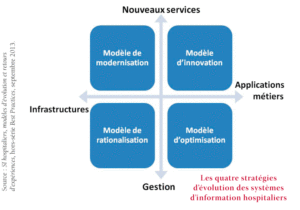
Quelques-uns des projets ont une double composante, en particulier ceux de la dernière catégorie qui nécessitent parfois de moderniser l’infrastructure ou les applications. On peut en déduire quatre stratégies possibles d’évolution des systèmes d’information hospitaliers, selon qu’elles privilégient la rationalisation, l’optimisation, la modernisation ou l’innovation (voir schéma ci-dessous).
Infrastructures : sécurisation des accès et stockage des données prédominent
En matière d’infrastructures, plusieurs des projets identifiés répondent à des enjeux d’accessibilité et de sécurité du système d’information : il s’agit notamment de répondre aux besoins d’un personnel très mobile, qui souhaite accéder de manière aisée et sécurisée aux applications médicales, tout en garantissant la protection des informations sensibles. Les réponses apportées passent par la modernisation des réseaux et la mise en place de réseaux sans fil, ainsi que le recours aux systèmes d’authentification unique (type Single Sign On) et/ou à l’authentification forte, en particulier pour le personnel soignant.
Les autres projets d’infrastructure portent sur l’hébergement des applications et le stockage des données, deux domaines dans lesquels les établissements de santé doivent faire face à de nombreuses contraintes : durée de conservation des données pouvant aller jusqu’à 50 ans, documents volumineux et/ou utilisés de manière intensive, notamment dans le cas de l’imagerie médicale, ou là encore sécurité et protection des données stockées. Plusieurs établissements ont choisi d’externaliser leur production, l’hébergement étant confié à des groupements d’intérêt public possédant leurs propres centres de données comme Midi Picardie informatique hospitalière (MiPih) ou à des prestataires agréés proposant un hébergement sur le modèle du cloud computing. D’autres gèrent eux-mêmes le stockage, en particulier quand il s’agit d’applications exigeantes, optant alors pour des systèmes hautement transactionnels. Enfin, quelques projets concernent la gestion du parc informatique et sa modernisation.
SI de gestion : des projets qui traduisent une volonté d’optimisation des coûts
Parmi les projets analysés, la part des projets consacrés au système d’information de gestion est relativement faible. Sans surprise, plusieurs de ces projets tournent autour de la gestion des achats et des fournisseurs, témoignant d’une volonté de suivre de près les dépenses et d’accroître la maîtrise des coûts. C’est le cas par exemple du CHU d’Amiens, qui a entrepris de moderniser son processus achat. « Dans cette démarche, il est devenu nécessaire de disposer dans un outil informatisé unique et fiable de toutes les ressources contribuant à la réalisation d’un achat performant », explique Thierry Plantard, directeur des achats de l’établissement.
Les projets décisionnels, fréquents dans d’autres secteurs, semblent proportionnellement peu présents, même si le secteur est conscient des enjeux et des bénéfices d’un pilotage précis des activités : est-ce car ce pilotage est géré directement dans des solutions de type « progiciels de gestion intégrés médicaux », spécifiquement conçues pour les métiers des soins, ou faut-il y voir le signe d’une maturité encore insuffisante sur ces aspects ?
SI métier : « work in progress »
L’informatisation des établissements est encore en cours, comme en témoigne la part importante des projets portants sur les métiers du soin dans l’échantillon étudié. Plusieurs hôpitaux ont mis en place des « ERP médicaux », développés soit par un éditeur soit par les établissements de santé eux-mêmes. Dans la première catégorie figure par exemple l’Hôpital européen Georges-Pompidou et dans la seconde, le CHU de Grenoble, qui développe la solution Cristal-Net avec l’aide d’une société de services.
Bien souvent, l’informatisation se fait pas à pas, les projets visant alors à informatiser des activités précises, comme le transport de patients ou la réanimation. Certains établissements font appel à des sociétés de services pour développer ou intégrer les différentes briques dont ils ont besoin : gestion des lits, dossier patient, circuit du médicament…
Enfin, le déploiement de dossiers patients partagés informatisés, un préalable au DMP à l’échelle nationale, se poursuit dans les établissements. Le CHU de Rouen est ainsi « dans une phase de migration et de renouvellement du dossier patient », selon son DSI, Pierre-Jean Candat, tandis que le CHR d’Orléans est en train de déployer lui aussi la solution Cristal-Net. Oliver Boyer, directeur général de l’établissement, précise : « Le Dossier patient partagé informatisé (DPPI) est un projet majeur pour les établissements de santé : il améliore la maîtrise du parcours de soin et optimise les ressources. Il tient compte des enjeux de santé actuels tels que la sécurité des soins, la prise en charge globale des patients et la coopération avec la médecine de ville, mais aussi des contraintes financières. »
Services innovants : des démarches encore rares
Quelques centres hospitaliers expérimentent de nouvelles approches, souvent dans l’optique de proposer des services innovants à leurs patients. Néanmoins, ce type de projets apparaît encore comme minoritaire. Ceux que nous avons identifiés ont souvent une composante mobilité.
Plusieurs projets cherchent ainsi à exploiter les capacités des terminaux de type tablettes ou smartphones. La gestion des hospitalisations à domicile apparaît comme un terrain privilégié pour expérimenter ces nouveaux modes d’accès aux applications et aux données médicales, comme en témoigne le projet mené par la structure Hospitalisation à domicile de l’AP-HP, qui a mis des tablettes équipées d’applications adaptées à la disposition de son personnel soignant. « Nous avons un besoin : la mobilité, indispensable à la mission de coordination de l’HAD, explique Marie-Laure Loffredo, directrice de l’HAD AP-HP. Le plan de soins doit pouvoir être dématérialisé et accessible aux professionnels du domicile qui vont l’alimenter, consulter les protocoles, transmettre les informations aux différents acteurs, en temps réel. Traçabilité, transmission et coordination sont les maîtres mots en HAD. Ayant une organisation singulière, nous sommes un excellent terreau pour l’expérimentation. »
Lors d’une table ronde « Santé et Informatique » organisée par le Club de la presse informatique B2B, Cyrille Roy, directeur stratégique santé chez Econocom, a également témoigné sur ces sujets, analysant notamment le cas du terminal patient : « Il y a un paradoxe en France, où les outils connectés sont très présents mais où le monde de la santé y demeure réticent. Pendant longtemps, les services offerts aux patients comme la télévision ou la presse étaient sortis du budget de l’hôpital car considérés comme de l’hôtellerie. Depuis quelques années, on s’aperçoit cependant que les écrans mis à la disposition des patients peuvent être utilisés de manière interactive pour aller chercher de l’information médicale. L’évolution vers ce « terminal patient » a connu un ralentissement il y a quelques années, car les solutions existantes n’étaient ni interopérables ni adaptées à la consultation de données médicales, et la lisibilité n’était pas au rendez-vous. Aujourd’hui, des fonctions intégrées aux tablettes, comme le zoom, permettent d’envisager à nouveau ces projets. »
Dans la même lignée, Claude Caselles, consultant santé chez Capgemini et DSI de l’AP-HP entre 1991 et 2000, a évoqué quant à lui la gestion des soins aux détenus : « L’administration pénitentiaire dépense plusieurs centaines d’euros à chaque fois qu’elle doit faire sortir un détenu pour le soigner, et les enjeux de la télémédecine dans ce domaine sont importants ».
Des bénéfices concrets sur certains projets…
Certains des gains liés à l’informatisation des hôpitaux sont aisément identifiables et mesurables. Le partage de connaissances s’en trouve souvent facilité, permettant d’aider les médecins dans la prise de décisions cliniques ou d’accélérer les diagnostics par un accès plus rapide aux résultats d’examens. La sécurité des soins peut également bénéficier de certains outils informatiques, par exemple pour faciliter l’identification de conflits médicamenteux.
Un système d’information bien conçu peut également aider le travail des personnels soignants, amenés à se déplacer sans cesse dans la structure, en leur permettant par exemple d’accéder à tout moment aux informations des patients, en facilitant la gestion des lits ou l’organisation des plannings d’interventions.
Le fait de disposer de données précises et chiffrées sur l’ensemble des activités de l’hôpital peut quant à lui aider les établissements à suivre leurs performances et à optimiser l’utilisation de leurs ressources. Ainsi, au centre hospitalier de la Réunion, « les secrétariats médicaux utilisent une application qui leur permet de contrôler toutes les consultations et ainsi retrouver les patients pour lesquels il n’y a pas eu de règlement par la sécurité sociale ». Pour Fabien Rouanet, chef de service du département d’information médicales et responsable du pôle santé publique et thérapeutique, le bénéfice financier est considérable.
D’autres types de bénéfices peuvent être plus complexes à mesurer, du moins sur le court terme. L’informatisation de certains domaines métiers stratégiques s’avère en effet souvent coûteuse au départ, le temps que les briques essentielles soient mises en place, et il faut un certain temps ensuite pour que le système d’information parvienne à maturité et que les pratiques s’adaptent. Dans ce domaine, le Groupement hospitalier de l’Institut catholique de Lille (GHICL) a pu constater l’intérêt d’atteindre une certaine « masse critique », afin de susciter l’attente et l’envie des professionnels : une fois le circuit du médicament installé sur un tiers des lits et le dossier médical disponible sur les 700 lits du groupe, les professionnels de santé étaient tout de suite confrontés à un patient connu de la solution ou à un utilisateur de celle-ci, ce qui les incitait à devenir eux-mêmes utilisateurs du dossier médical informatisé.
Mais une informatisation encore lente
Si les bénéfices espérés sont prometteurs, l’informatisation du secteur de la santé et plus particulièrement des hôpitaux français demeure globalement en retard par rapport à ce qui se passe dans d’autres pays. Pour Claude Caselles, plusieurs facteurs peuvent expliquer ce retard : « Cela fait quinze ans que l’on se demande pourquoi il est si difficile d’introduire l’informatique dans la production de soins par rapport à d’autres secteurs. Contrairement aux banques et industries qui n’ont pas eu le choix, les médecins sont totalement autonomes dans l’exercice de leur activité : c’est une particularité avec laquelle il faut composer. Les activités médicales ne sont pas pilotées comme peuvent l’être d’autres secteurs, il n’y a pas eu de démarche d’ordre systémique. Par ailleurs, le secteur de la santé traite des données confidentielles, qui ne doivent jamais se retrouver sur la place publique. Le sujet des dossiers patients informatisés est un peu une boîte de Pandore, avec autant de partisans que d’opposants. Pour mener ces projets à bien, il faut identifier de manière sûre et certaine les médecins, ce qui passe notamment par les cartes de professionnels, ainsi que les patients : c’est l’objectif de l’INS, l’Identifiant national de santé, un projet qui évolue très lentement. »
À cela il faut ajouter une industrie logicielle encore assez morcelée, comme en témoignent les DSI interrogés. De ce fait, les solutions existantes peinent parfois à remplir les différentes attentes. Régulièrement, les médias généralistes se font d’ailleurs l’écho des difficultés rencontrées par certains hôpitaux dans cette démarche : fin 2012, le quotidien Le Parisien a ainsi évoqué les bugs rencontrés par l’AH-HP lors du déploiement d’Orbis, tandis que plus récemment, un interne du CHU de Montpellier a témoigné sur le site Rue89 de différents problèmes attribués au système d’information en cours de mise en place.
Ces difficultés résultent souvent d’une conjonction de plusieurs facteurs : projets menés trop rapidement, manque de ressources, solutions à la maturité encore insuffisante, et peut-être aussi difficultés liées à l’expression des besoins, souvent complexes. On peut aussi rappeler la sévère critique de la Cour des comptes sur l’informatisation de l’AP-HM (Hôpitaux de Marseille). Les magistrats ont ainsi mis en exergue des projets « mal maîtrisés », un « pilotage national insuffisant », une « mauvaise définition des besoins », un prestataire peu fiable, une « exécution chaotique », une « incompréhension réciproque »…
(*) Programme Hôpital Numérique. La politique nationale relative aux systèmes d’information hospitaliers 2012- 2017, ministère de la Santé, direction générale de l’offre de soins, 16 pages. www.sante.gouv.fr
Témoignage : Thierry Rivat, CIO des Hôpitaux civils de Colmar
« Le principal enjeu reste l’informatisation du cœur de métier, c’est-à-dire la production des soins. Globalement, beaucoup d’hôpitaux n’en sont pas encore là. Pour nous, il s’agit notamment du circuit du médicament, de la commande jusqu’à son administration au patient, en passant par l’acte de prescription médicale. Le Dossier patient informatisé (DPI) en fait également partie, c’est un premier maillon à mettre en place avant d’envisager le Dossier médical personnel partagé (DMP). Derrière ces termes génériques se cachent par ailleurs une multitude de projets : c’est une autre difficulté. On peut y inclure, par exemple, la gestion des rendez-vous tant internes qu’externes, la « bureautique médicale » qui consiste à centraliser tous les documents relatifs à un patient (comptes rendus d’opérations, lettres de sortie) ou encore la prescription de médicaments… Ces projets ne sont pas simplement des projets informatiques, ils ont une dimension de conduite du changement importante : dans les faits, par exemple, beaucoup de prescriptions sont encore effectuées par oral et ne respectent pas les bonnes pratiques (une durée, une posologie, une fréquence, un médicament et une signature). Notre secteur connaît dans le même temps beaucoup de changements réglementaires (facturation, tarifs des activités…). Ce sont autant de projets structurants qu’il faut mener.
Le Programme Hôpital Numérique impose de bonnes choses en matière de continuité d’activité, de sécurité… mais beaucoup d’hôpitaux en sont encore loin, le papier déborde de partout. Tant que l’information n’est pas dématérialisée, elle n’est pas partagée. Le domaine des systèmes d’information reste par ailleurs peu connu : dans beaucoup d’hôpitaux, la DSI désigne la direction des soins infirmiers. Et il subsiste l’illusion que l’informatique va résoudre tous les problèmes d’organisation.
Une autre difficulté réside dans l’éclatement du marché des logiciels médicaux. Il existe beaucoup de petits éditeurs de niche, positionnés de manière verticale sur une spécialité, et près d’une dizaine d’éditeurs sur le créneau des « ERP médicaux ». Pour ces raisons les hôpitaux rencontrent beaucoup d’écueils : jeunesse des produits, stabilité insuffisante, régression d’une version à l’autre, roadmaps incertaines… Le choix n’est pas évident, et se résume souvent à deux possibilités : soit un ERP avec quelques développements spécifiques, soit une stratégie de « best of breed ».
Il y a également un problème de moyens et de ressources pour conduire les projets : tant côté DSI que côté métiers, il y a beaucoup plus de projets que de bras disponibles. Sur les projets transversaux comme la structuration de la prescription, il faut en outre intégrer de multiples acteurs : pharmaciens, médecins, soignants… Il faut enfin gérer les évolutions technologiques, qui ne sont pas spécifiques au secteur de la santé, ainsi que d’autres processus métiers comme la logistique par exemple, encore peu informatisée. »
Panne et dépendance
Lien vers l’article : www.sudouest.fr/2013/07/18/panne-informatique-a-l-hopital-robert-boulin-1118085-2966.php
Témoignage : professeur Patrice Degoulet, directeur informatique de l’Hôpital européen Georges-Pompidou
Aux États-Unis, le président Obama, à travers le Recovery Act de 2009, a réservé plusieurs dizaines de milliards de dollars aux hôpitaux afin qu’ils se modernisent. Cette démarche a créé un vaste mouvement d’informatisation parmi les hôpitaux, avec un cercle vertueux, car le remboursement des frais engagés était basé sur des critères d’utilisation et de qualité. Les hôpitaux américains devaient montrer qu’ils investissaient à bon escient. Sur les cinq dernières années, ce plan a permis une amélioration significative du niveau d’informatisation des hôpitaux.
Actuellement, plus de 600 hôpitaux américains ont atteint ou dépassé les niveaux 6 ou 7 sur l’échelle de maturité d’HIMSS Analytics, mais, en France, sur une centaine d’établissements qui se sont évalués, seuls trois sont aujourd’hui à ce stade : le CH de Valenciennes, celui de Belfort-Montbéliard et l’Hôpital européen Georges-Pompidou. La majorité des établissements français évalués sont actuellement au niveau 2 (sur 7). Or, le retour sur investissement du dossier électronique survient à partir du niveau 5. Cela sous-entend qu’en France le niveau d’informatisation actuel dans les hôpitaux serait en dessous du seuil de rentabilité. Le cycle d’informatisation y est par ailleurs très long, compte tenu des budgets alloués et du manque de personnels spécialisés.
L’Hôpital européen Georges-Pompidou (HEGP), ouvert en 2000, a eu la chance de disposer d’un budget spécifique pour son informatisation. Nous avons globalement respecté les étapes du modèle EMRAM à la suite d’un démarrage en mode « Big Bang » correspondant approximativement au niveau 3. Le respect de ces phases nous parait important pour éviter le rejet de l’informatique par les professionnels de soin, l’étape la plus difficile étant la prescription médicamenteuse, chronophage pour les médecins et risquée en l’absence de dossier médical partagé.
La réussite du plan américain montre qu’une démarche volontariste est possible en France pour l’informatisation du dossier patient. Informatiser, ce n’est pas comme acheter un scanner. Il s’agit de mettre en place dans la durée une gouvernance informatique, des équipes mixtes faites d’informaticiens et de personnels soignants, une conduite de changement. Cela passe également en France par des investissements plus significatifs lorsque le système d’information ne représente en moyenne que 1,5 % des charges d’exploitation totales des établissements de santé. On considère aux États-Unis que le Recovery Act a généré plus de 40 000 emplois supplémentaires, dans les hôpitaux comme chez les industriels. C’est tout un secteur qui se constitue et dont la France ne peut rester absente.
Un autre effort concerne l’amélioration des produits disponibles sur le marché, ce dernier s’étant mondialisé. La taille moyenne de nos éditeurs locaux est d’environ dix-sept emplois, tandis que les principaux éditeurs américains dépassent largement les 2 000 employés. Des regroupements à l’échelon français et surtout européen sont essentiels pour promouvoir une offre significative.
Il est important pour les hôpitaux français d’atteindre au plus vite le seuil de rentabilité de leur système d’information, les gains obtenus sur une première vague d’hôpitaux ayant dépassé ce seuil pouvant être réutilisés pour des vagues successives. La comparaison avec des modèles internationaux nous parait à cet effet indispensable pour éviter l’émiettement des investissements non productifs et qui ne pourraient jamais le devenir dans un contexte économique difficile. »